Значение наружного желчеотведения при высоком уровне блока желчных протоков
Значение наружного желчеотведения при высоком уровне блока желчных протоков
Аннотация
Введение. Механическая желтуха до настоящего времени остается одной из самых актуальных проблем неотложной хирургии. Лечение ее зависит от этиологии желтухи. В любом случае вариант проведения желчной декомпрессии рассматривается индивидуально и зависит от уровня блока желчных протоков. Выполнение временной декомпрессии желчных протоков перед операцией повышает радикализм оперативного вмешательства и снижает количество послеоперационных осложнений.
Цель исследования. На основании анализа данных оперативного лечения пациентов с механической желтухой доказать, что при высоком блоке желчных протоков чрескожная декомпрессия под УЗИ-навигацией и рентгенологическим контролем является первым этапом лечения больных, направленным на профилактику печеночной недостаточности с развитием гипокоагуляции, и основным условием выполнения радикальности оперативного вмешательства.
Материал и методы. Проведен анализ лечения пациентов с синдромом механической желтухи различной этиологии, которым выполнены чрескожные миниинвазивные хирургические вмешательства, направленные на купирование желчной гипертензии при блоке желчных протоков на уровне ворот печени. Показано преимущество именно наружного желчеотведения из-за отсутствия таких осложнений, как кровотечения, развитие панкреонкрозов и перфораций двенадцатиперстной кишки, характерных для трансдуоденального дренирования. Использование временного наружного чрескожного желчеотведения улучшает результат лечения, облегчает выполнение последующего этапа хирургического вмешательства, является главным звеном в борьбе с печеночной недостаточностью и не приводит к развитию смертельных осложнений.
Результаты. В Томском гепатологическом центре пациентам с механической желтухой была выполнена 121 рентгенэндобилиарная миниинвазивная манипуляция. Указанный метод отведения желчи путем чрескожой чреспечёночной холангиостомии и холецистостомии показал свою эффективность при блоках желчных путей различной этиологии. Он обладает безопасностью и низким числом осложнений, позволяет проводить оперативное вмешательство без общей анестезии, незаменим в тех случаях, когда выполнить транспапиллярные операции невозможно.
Заключение. Лечение механической желтухи любого генеза должно осуществляться в два этапа. Первый этап наряду с диагностическими мероприятиями включает желчную декомпрессию. Второй этап заключается в проведении радикального вмешательства, которое значительно облегчается после купирования желтухи.
1. Введение
Механическая желтуха (МЖ) представляет собой синдром, обусловленный нарушением оттока желчи в двенадцатиперстную кишку. Причины этого состояния могут быть как злокачественными, так и доброкачественными. К злокачественным заболеваниям относятся рак головки поджелудочной железы и желчных протоков (включая опухоль Клацкина), желчного пузыря, опухоли двенадцатиперстной кишки и большого дуоденального сосочка, а также опухоли печени (гепатоцеллюлярный рак, холангиокарцинома или метастазы) и метастатически измененные перихоледохеальные лимфатические узлы. Среди доброкачественных причин наиболее распространенной является холедохолитиаз, реже встречаются рубцовые стриктуры после операций на желчном пузыре или желчных протоках, аденома большого сосочка двенадцатиперстной кишки и хронический панкреатит , .
Коррекция механического холестаза всегда являлась наиболее трудоемким разделом абдоминальной хирургии. Разнообразие хирургической тактики лечения больных данным заболеванием свидетельствует о диаметрально противоположных подходах к этой проблеме — от максимально консервативных до радикальных.
Сложность хирургической коррекции холестаза заключается в нарушении функции печени, которые ведут к гипокоагуляции, цитолизу и в итоге развитию печеночной недостаточности. Это заставляет искать новые миниинвазивные методики временного желчеотведения. В связи с этим лапаротомные оперативные вмешательства, выполненные традиционным методом, в настоящее время практически не выполняются. Эндоскопические транспапиллярные и пункционно-дренирующие чрескожные вмешательства значительно улучшают результаты лечения и снижают послеоперационную летальность у больных с патологией органов гепатопанкреатодуоденальной зоны и в настоящее время стали «золотым стандартом» в диагностике и лечении заболеваний, осложненных синдромом билиарной гипертензии и механического холестаза.
В настоящее время основной тенденцией развития хирургии является миниинвазивность. Выбор метода желчной декомпрессии зависит от тяжести состояния больного, наличия сопутствующей патологии, но главным условием является уровень билиарного блока относительно конфлюэнса желчных протоков (дистальный или проксимальный).
Длительное течение МЖ неизбежно приводит к развитию печеночно-почечной недостаточности. Поэтому, независимо от причин, хирургическая тактика направлена прежде всего на декомпрессию желчных протоков различными способами. Современная хирургия предполагает использование малотравматичных методов, таких как чрескожные антеградные и транспапиллярные эндоскопические вмешательства. Оба типа вмешательств проводятся под рентген-навигацией или УЗИ-контролем, что позволяет более точно оценить состояние желчных протоков и провести их дренирование , .
Эти процедуры могут быть и окончательным этапом лечения. Например, при холедохолитиазе производится экстракция конкрементов из желчных протоков, при неоперабельных опухолях — эндобилиарное стентирование, а при рубцовых стриктурах — баллонная дилатация и дренирование с использованием сменных дренажей или пластиковых стентов. В других случаях дренирование желчных протоков служит подготовительным этапом к радикальной операции. Так, при холедохолитоэкстракции следующим шагом будет лапароскопическая холецистэктомия, а при опухолях печени возможность радикального лечения оценивается после устранения желтухи на основе функциональных тестов и стадии заболевания .
Выбор метода желчной декомпрессии зависит от тяжести состояния больного, наличия соматической патологии, но главным определяющим условием является уровень билиарного блока относительно конфлюэнса желчных протоков (дистальный или проксимальный). Особенности топографо-анатомических взаимоотношений органов гепатопанкреатодуоденальной области и прилегающих к ним структур затрудняют выполнение открытых оперативных вмешательств. Это обосновывает целесообразность проведения малоинвазивных методик: эндоскопических транспапиллярных и чрескожных пункционных под УЗИ-навигацией и рентгенологическим контролем. В сложных случаях показано одновременное применение обоих способов декомпрессии – так называемой методики «рандеву», что значительно расширяет их возможности , , .
Чрескожная пункционная декомпрессия желчных протоков может быть как самостоятельным методом лечения, так и первым компонентом многоэтапного лечения в предоперационном периоде у больных с осложненной формой холестаза при желчнокаменной болезни, индуративном панкреатите, онкопатологии органов гепатопанкреатодуоденальной зоны при блоке ниже конфлюэнса желчных протоков , .
Цель исследования. Провести анализ лечения пациентов с синдромом механической желтухи различной этиологии в зависимости от уровня обструкции желчных протоков. Известно, что высокий уровень блока, выше конфлюенса желчных протоков, является показанием для чрескожно-чреспеченочного дренирования, а холецистостома наиболее безопасна и эффективна у пациентов с IV уровнем блока желчевыводящих путей. Выбор методики хирургического вмешательства требует учёта большого количества факторов, включая анатомические особенности пациента, функциональное состояние печени, возраст и наличие сопутствующей патологии.
Материалы и методы. Нами проведен анализ лечения 121 пациента за 2022–2023 годы, которым выполнены рентгенэндобилиарные вмешательства по поводу механической желтухи различной этиологии. Больные находились на лечении в хирургическом отделении Томского гепатологического центра на базе ОГАУЗ «ГКБ №3 им. Б.И. Альперовича». Средний возраст их составил 68 лет, самый молодой — 37 лет, самый старший — 92 года.
Всем пациентам проводилось лабораторное общеклиническое исследование показателей крови. Выраженность изменений лабораторных данных была обусловлена причиной желтухи и ее длительностью. Отмечались эозинофилия (в 7–8%) независимо от причины желтухи и длительности ее, наличие тел описторхисов и их яиц при микроскопии желчи. Для всех больных была характерна высокая скорость оседания эритроцитов, в 2 раза и более превышающая нормальные показатели. Больным с сопутствующим хроническим описторхозом свойственна гипохромная анемия. Лейкоцитоз был обусловлен остротой воспалительного процесса в желчном пузыре, протоках: холангитом, папиллитом, дуоденитом.
Показатели билирубина и щелочной фосфатазы зависели от причины и длительности желтухи, самые высокие цифры общего билирубина отмечены при раках — 198,5 мкмоль/л. При сочетании стриктур большого дуоденального сосочка с холедохолитиазом он составлял 150 мкмоль/л, стриктурах терминального отдела холедоха (ТОХ) с обтурационным холециститом, панкреатитом — 80 мкмоль/л. Повышение уровня общего билирубина было в основном за счет прямой фракции, что обусловлено механическим холестазом. Но у всех отмечалось повышение показателей и непрямого билирубина вследствие нарушения функций печени.
Нарушения функции печени подтверждались и высокой активностью тран-саминаз (АЛТ, АСТ), изменениями белкового обмена, протромбинового индекса. Страдала функция почек (повышение показателей мочевины, креатинина, наличие выщелоченных или свежих эритроцитов, белка, цилиндров в соответствии с тяжестью клинической картины, длительностью желтухи).
При наличии гнойного холангита отмечалась бактериальная обсемененность желчи у 96,4% больных, выявлялись преимущественно грамотрицательные анаэробы (Escherichia coli и Klebsiella spp.), реже — грамположительные (Enterococcus, Staphylococcus и Streptococcus).
Оптимальным сочетанием методов инструментальной диагностики перед операцией у больных с механической желтухой является последовательное применение ультразвукового исследования (УЗИ), эзофагогастродуоденоскопии (ЭГДС), магнитнорезонансной холангиопанкреатографии (МРХПГ) и мультиспиральной компьютерной томографии (МСКТ). Наиболее информативным способом определения уровня и характера обструкции желчных протоков является МРХПГ. Тяжесть механической желтухи оценивали по степени билирубинемии согласно классификации Э.И. Гальперина. Всем пациентам выполняли оперативные вмешательства, направленные на дренирование желчевыводящих путей по общепринятым методикам: чрескожно-чреспеченочная холангиостомия (ЧЧХС), чрескожно-чреспеченочная холецистостомия. Эффективность проведенной декомпрессии оценивали по динамике снижения биохимических показателей крови, частоте послеоперационных осложнений, а также летальности. Эффективным считали дренирование, после которого в течение 5 суток происходит снижение уровня билирубинемии более чем на 30 процентов.
В случае онкопатологии этапность лечения механической желтухи при высоком блоке желчных протоков заключалась в выполнении ЧЧХС на первом этапе и радикальной резекции печени при опухоли Клацкина или панкреатодуоденальной резекции при опухоли головки поджелудочной железы – на втором этапе лечения.
Учитывая, что в структуре причин МЖ ведущее место занимала онкопатология (опухоль Клацкина, злокачественные новообразования головки поджелудочной железы, сдавление внепеченочных желчных путей за счет метастатического поражения лимфатических узлов гепатодуоденальной связки), декомпрессия билиарного тракта осуществлялась методом чрескожной чреспеченочной пункционной холангиостомии под УЗИ-навигацией либо рентгенологическим контролем. Отмечается рост количества оперативных вмешательств за 2022-23 гг. по сравнению с предыдущим периодом (64 пациента в 2023 году и 57 в 2022, что было значительно больше, чем за предыдущие годы: 39 — в 2020 году, 47 — в 2019). Вероятно, это связано с увеличением количества больных, совершенствованием методов диагностики и доли ЧЧХС, выполненных при низких блоках внепеченочных желчных путей.
Все больные разделены на две группы: с наличием злокачественных новообразований (ЗНО) органов гепатопанкреатодуоденальной зоны (103 пациента, 85,2%) и с доброкачественными заболеваниями воспалительной и паразитарной этиологии (18 пациентов, 14,8%). Такое разделение было вызвано следующими причинами: из-за большого количества онкологических пациентов в терминальную стадию заболевания первый этап декомпрессии желчных протоков у большинства стал окончательным методом лечения, в дальнейшем радикальное оперативное лечение выполнено лишь в единичных случаях. Напротив, все пациенты с воспалительными заболеваниями органов гепатопанкреатодуоденальной зоны радикально оперированы после купирования явлений желтухи.
Всего на первом этапе лечения было выполнено 121 оперативное вмешательство, из них чрескожных чреспеченочных холангиостомий — 89 и 32 пункционных холецистостомы под УЗИ-навигацией. В структуре причин МЖ у больных, которым осуществлены ЧЧХС, превалировали злокачественные заболевания: у 36 пациентов — ЗНО внепеченочных желчных протоков, у 29 — опухоли головки поджелудочной железы, у 3 — ЗНО большого дуоденального сосочка, у 1 — ЗНО двенадцатиперстной кишки, у 3 — ЗНО желудка, у 2 — ЗНО желчного пузыря, у 3 — метастатическое поражение печени и у 1 — лимфоаденопатия ворот печени (рис. 1).
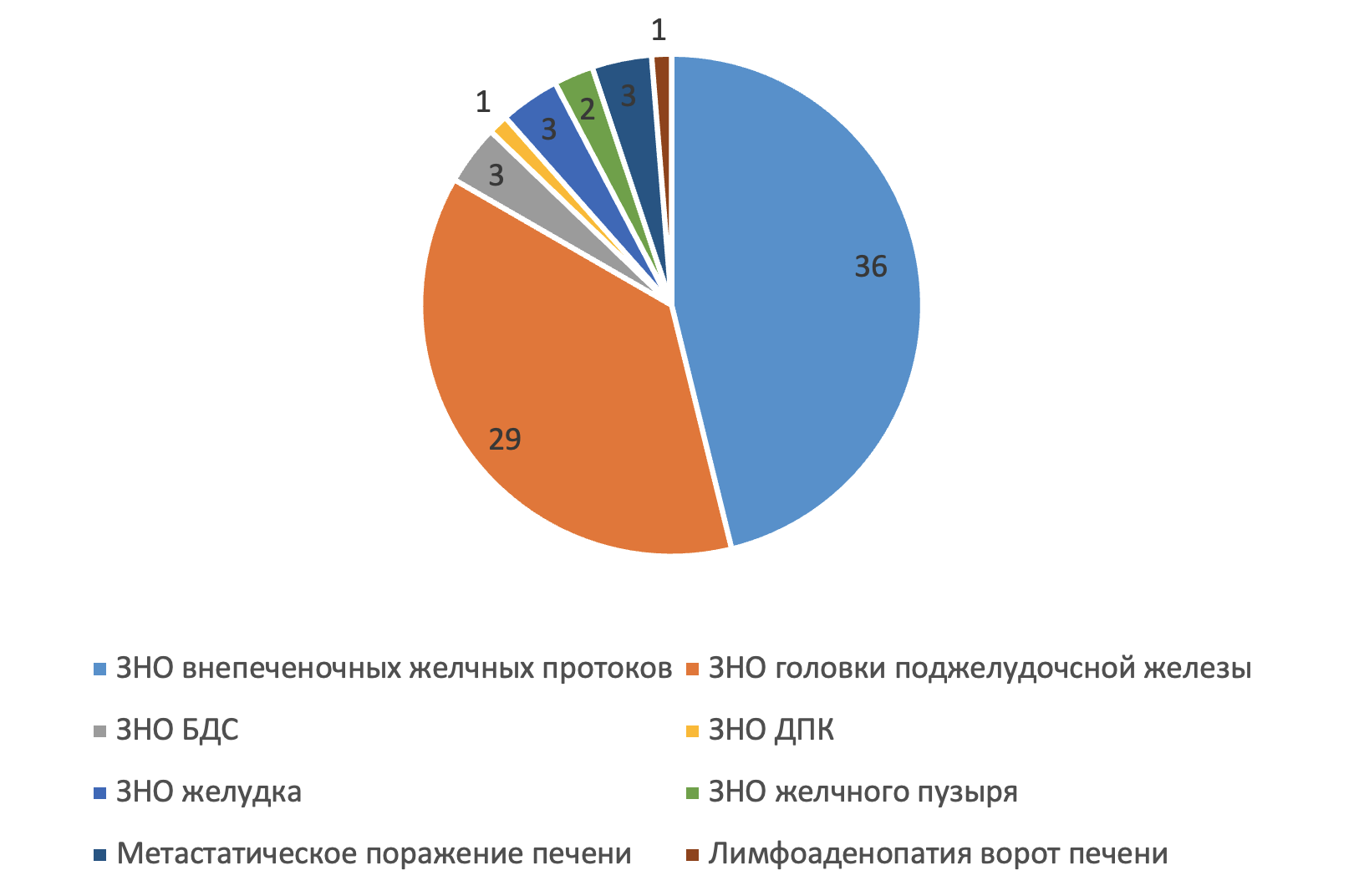
Рисунок 1 - Операции ЧЧХС при онкопатологии
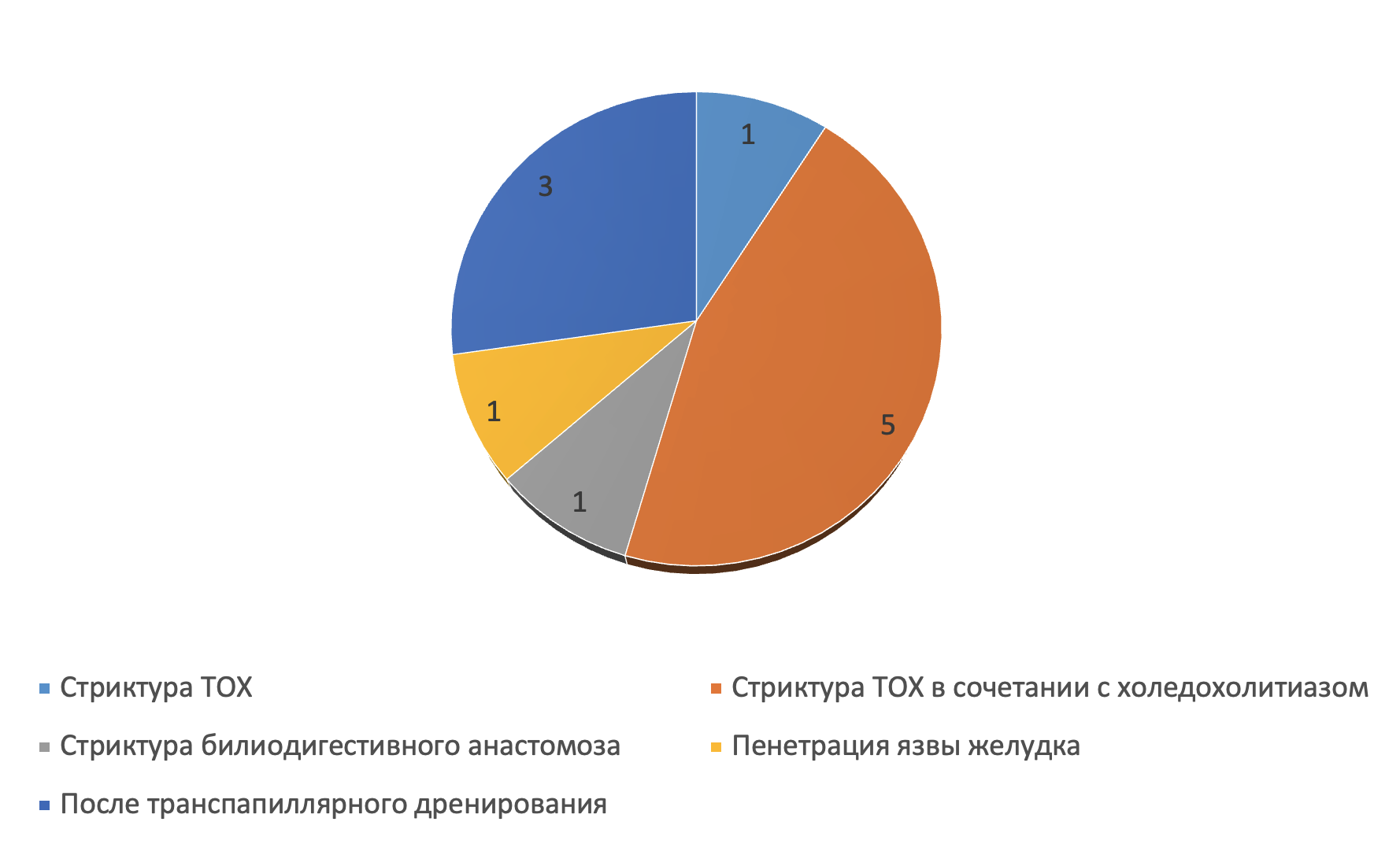
Рисунок 2 - Операции ЧЧХС при доброкачественной патологии
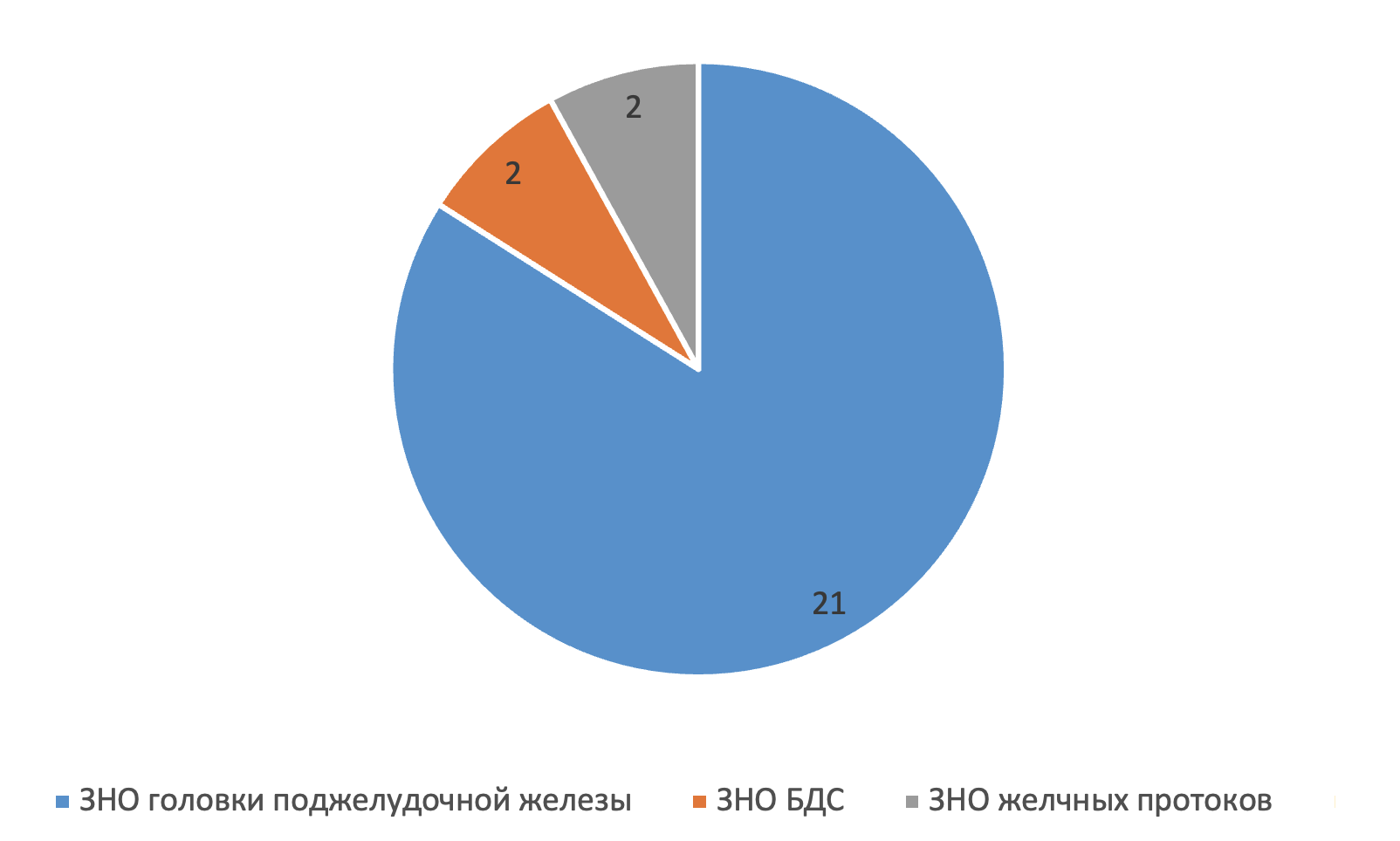
Рисунок 3 - Операции холецистостомии при онкопатологии
2. Основные результаты
I уровень блока, согласно классификации, по национальным клиническим рекомендациям, имел место у 25 пациентов, II-ой уровень — у 19, III-й уровень у — 48. При I-ом уровне блока эффективность дренирования составила 100%. При II-м уровне блока оперативное лечение было эффективным у 14 пациентов (11,5%). Неудовлетворительный результат декомпрессии в этой группе отмечен у 3-х пациентов, что связано с тяжестью состояния больных, явлениями полиорганной недостаточности, приведшей к смерти пациентов. У 1 пациента чрескожное чреспеченочное дренирование не удалось по техническим причинам из-за незначительного расширения внутрипеченочных протоков. Декомпрессия желчных путей этому пациенту была осуществлена путем эндоскопической папиллосфинктеротомии (ЭПСТ), стентирования холедоха. Пациент выписан с улучшением. При III-м уровне блока билиарная декомпрессия была эффективной у 43 пациентов (35,5%).
Следует отметить, что у 10 больных были предшествовавшие операции: в одном случае выполнена панкреатодуоденальная резекция, в 2 случаях ранее проводилась ЭПСТ со стентированием и у 7 пациентов наложена холецистостома, которая на момент госпитализации не функционировала, что потребовало повторного вмешательства. Неудовлетворительные результаты лечения у 7 пациентов были связаны с тяжестью состояния, явлениями полиорганной недостаточности, в результате которой наступила смерть пациентов. У 6 пациентов причиной неудачи ЧЧХС было множественное сегментарное разобщение. У 2 пациентов после ЧЧХС определялся недренируемый заднелатеральный сектор правой доли, что потребовало дополнительного дренирования пациенты выписаны с улучшением.
Наиболее частым осложнением стала дислокация дренажа, она наблюдалась у 6 пациентов. Одному пациенту была выполнена холецистостомия, второму — ЭПСТ и стентирование холедоха, остальным – повторные ЧЧХС. Пациенты выписаны с улучшением. У 1 пациента наблюдалась гемобилия на фоне печеночной недостаточности, которая купирована консервативно. В одном наблюдении послеоперационный период осложнился околопеченочной гематомой по ходу стояния дренажа, что потребовало повторного дренирования под УЗИ-навигацией (рис. 4).
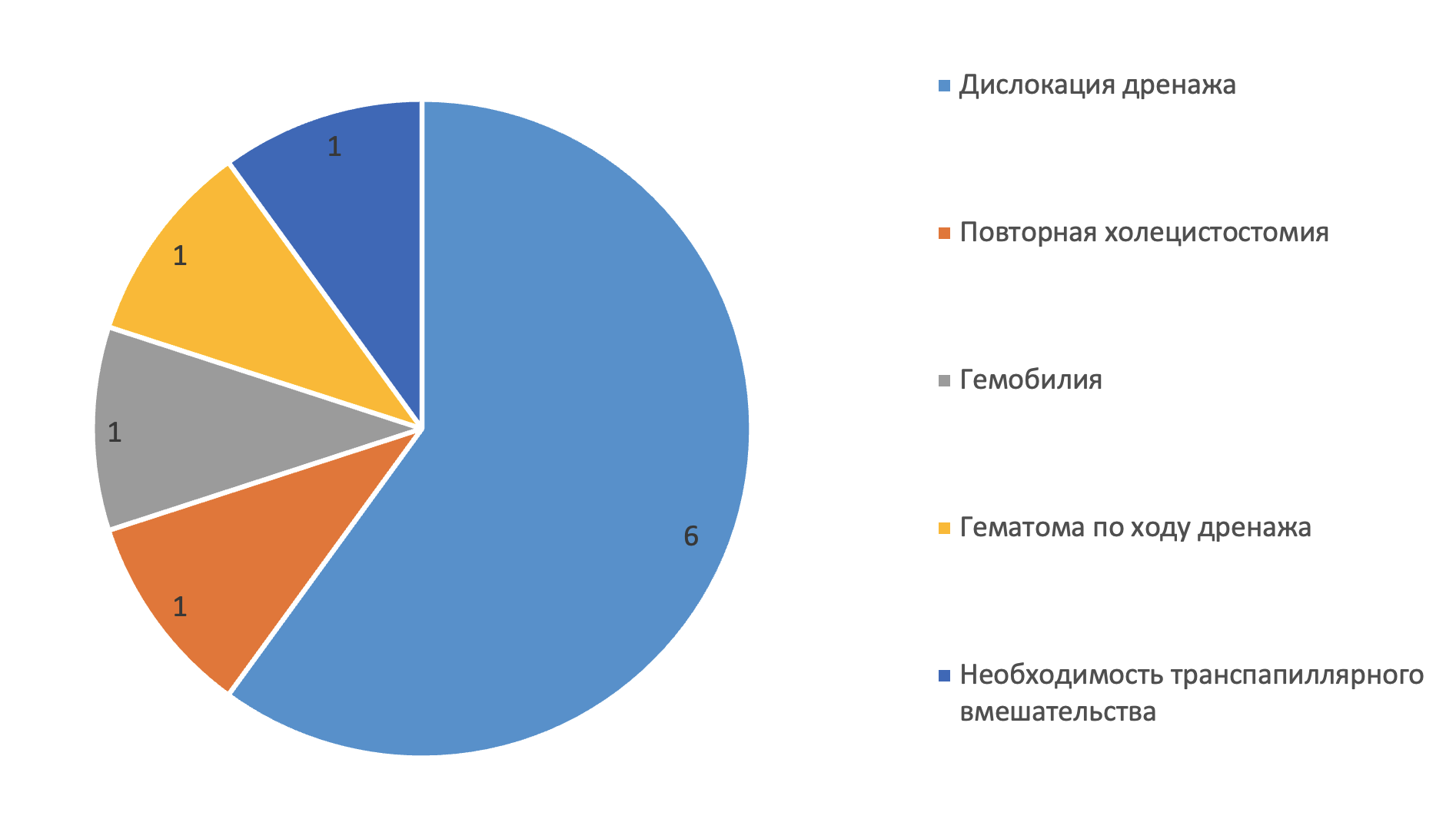
Рисунок 4 - Осложнения оперативных вмешательств
3. Обсуждение
Указанный метод отведения желчи путем ЧЧХС и холецистостомии показал свою эффективность в купировании механической желтухи при блоках желчных путей различной этиологии. Он обладает безопасностью и низким числом осложнений, позволяет проводить оперативное вмешательство без общей анестезии. Достоинством ЧЧХС при низких блоках внепеченочных желчных путей является отсутствие риска развития панкреонекроза и кровотечения из зоны большого дуоденального соска в отличие от ЭПСТ и транспапиллярных способов дренирования, что имеет важное значение, учитывая коагулопатию данной категории пациентов. Кроме того, отсутствие выраженного перифокального воспаления в области гепатодуоденальной связки, связанного с транспапиллярным дренированием, технически облегчает выполнение радикального оперативного вмешательства в данной зоне после купирования желтухи при операбельности процесса. Кроме того, у пациентов с тяжелой соматической патологией, у которых эндоскопические вмешательства могут быть непереносимы, декомпрессия желчных путей осуществима проведением чрескожного дренирования. Выполнение предварительной билиарной декомпрессии дает возможность провести профилактику развития печеночной недостаточности, улучшить результаты лечения, снизить послеоперационную летальность до 2,3–7,7% , .
Таким образом, лечение пациентов с механической желтухой остается актуальной проблемой до настоящего времени. Применение различных методик и способов билиарной декомпрессии, разнообразных тактических схем свидетельствует об отсутствии единого подхода к решению этой проблемы.
Использование временного наружного чрескожного желчеотведения значительно улучшает результат лечения, облегчает выполнение последующего этапа хирургического вмешательства, является главным звеном в борьбе с печеночной недостаточностью и снижает количество послеоперационных осложнений, по нашим данным, до 6,6%. Эффективность лечения оценивалась по снижению уровня билирубинемии в течение 5 суток на 30% от исходного, что позволяло считать выполненное дренирование протоков адекватным. Четких указаний на длительность желчеотведения нет, в среднем она может составлять от 3–4 суток, до 2–3 недель до нормализации показателей печеночных проб.
Проведение желчной декомпрессии облегчает последующее проведение радикального этапа операции как в случае доброкачественной патологии, так и дает возможность выполнения радикальных резекций печени или поджелудочной железы в случае онкологического процесса. Чрескожный пункционный метод желчеотведения предпочтителен в случае «высоких» стриктур на уровне ворот печени.
Продолжительность проведения процедуры наружного желчеотведения может быть различной, по мнению разных авторов она зависит от исходного уровня билирубинемии, поэтому некоторые добиваются снижения уровня билирубина до нормы, другие допускают снижение его до 100–170 мкмоль/л. Четких указаний на длительность желчеотведения нет, в среднем она может составлять от 3–4 суток, до 2–3 недель после санации желчного дерева.
4. Заключение
Таким образом, анализ данных лечения 121 пациента с синдромом механической желтухи показал правильность выбора методики предоперационной желчной декомпрессии, что подтверждает небольшой уровень летальности (8,26%) и количества осложнений (6,6%). Использование малоинвазивных технологий позволяет улучшить результат лечения за счет снижения травматизма оперативного воздействия. Кроме того, наружное отведение желчи дает возможность быстрее нормализовать уровень билирубина, что важно для предоперационной подготовки перед открытым оперативным вмешательством, что особенно важно у пациентов с онкопатологией. Наружное дренирование желчных протоков позволяет добиться более благоприятного послеоперационного периода, а также может быть использовано как паллиативный метод лечения. Этот фактор особенно важен при тяжелом состоянии больных из-за осложненного течения патологического процесса. Таким образом, метод наружной деривации желчи всегда должен использоваться при лечении больных с механическими желтухами, а выбор метода определяется клинической картиной, состоянием пациента и наличием соответствующей аппаратуры.
