Мультисистемный воспалительный синдром, ассоциированный с COVID-19. Клинический случай у ребенка 2 лет 11 месяцев
Мультисистемный воспалительный синдром, ассоциированный с COVID-19. Клинический случай у ребенка 2 лет 11 месяцев
Аннотация
Современные научные данные показывают случаи развития мультисистемного воспалительного синдрома (MIS-C) у детей, ассоциированного с инфицированием вирусом SARS-CoV-2. Данное состояние является относительно редким и сопровождается развитием выраженного гипервоспалительного синдрома с многообразными проявлениями. MIS-C также может приводить к полиорганной недостаточности, требующей интенсивной терапии. В данной статье рассматривается клинический случай мультисистемного воспалительного синдрома, ассоциированного с COVID-19, у ребенка 2 лет 11 месяцев. Собственное наблюдение показывает развитие заболевания у ребенка с дебютом поражения печени с последовательным присоединением кожного, сердечно-сосудистого синдрома и нарушения системы гемостаза.
1. Введение
Уже более четырех лет прошло с начала глобального распространения коронавирусной болезни – 2019 (COVID-19), рассматриваемой как новое инфекционное заболевание, вызванное вирусом SARS-CoV-2, впервые зарегистрированное 2019 году в Китае и характеризующееся быстрым распространением по всему миру. В отличие от взрослых, у большей части детей COVID-19 имеет достаточно легкое течение . Однако, в настоящее время в педиатрической практике по-прежнему встречаются тяжелые случаи течения данного заболевания.
Клиническая картина COVID-19 у детей, как и у взрослых, складывается из симптомов лихорадки и респираторных изменений. В большинстве случаев болезнь, как правило, протекает в бессимптомной или лёгкой форме, без развития тяжёлой пневмонии. Тем не менее, анализ заболеваемости в нашей стране, а также странах Европы (Италия, Франция, Швейцария, Великобритания) и США показывает случаи заболевания, соответствующего критериям болезни Кавасаки. Данное состояние сопровождается развитием выраженного гипервоспалительного синдрома (HIS) у ранее здоровых детей , , .
Упомянутое выше явление позже было названо мультисистемным воспалительным синдромом детей (MIS-C) или детским воспалительным мультисистемным синдромом (МВС-Д), временно связанным с SARS-CoV-2 (PIMS-TS). МВС-Д встречается довольно редко, и заболеваемость у детей составляет около 2 случаев на 100000 человек, т.е. менее 1% детей с подтвержденной инфекцией SARS-CoV-2 .
Критериями мультисистемного воспалительного синдрома у детей (MIS-C) является возникновение через 2–6 недель после начала коронавирусной болезни у ранее здоровых детей и подростков, сопровождающейся клинико-лабораторными изменениями, свидетельствующими о полиорганном воспалении , . Это показывает, что развитие MIS-C может быть постинфекционным иммунологически опосредованным продолжением COVID-19. MIS-C может привести к шоку и полиорганной недостаточности, требующей интенсивной терапии . Другие характерные клинические данные включают кожные и оральные проявления, абдоминальные симптомы, изменения сердечно-сосудистой системы , .
Таким образом, по-прежнему представляет интерес изучение тяжелого течения COVID-19 у детей с развитием мультисистемного воспалительного синдрома. Приводим собственное клиническое наблюдение с дебютом поражения печени с последовательным присоединением кожного, сердечно-сосудистого синдрома и нарушения системы гемостаза.
2. Описание клинического случая
Пациент Т, 22.02.21 г.р. поступил в 3 педиатрическое отделение ГОБУЗ ОДКБ г. Великий Новгород в экстренном порядке 7.02.2023 г. с жалобами на повышение температуры тела до 38,6 С, иктеричность кожных покровов, отказ от еды, потемнение мочи, светлый стул.
2.1. Анамнез жизни
Ребёнок от 1-й беременности, протекавшей на фоне анемии (мать получала препараты железа), токсикоза. Роды срочные, самостоятельные. Вес при рождении 3004 г, рост 51 см. В периоде новорожденности – неонатальная желтуха (ребенок получал фототерапию в роддоме). На грудном вскармливании до 1 месяца, далее – на искусственном, с 4-5 месяцев переведен на кормление геркулесовыми кашами на разбавленном домашнем коровьем молоке, прикормы введены по возрасту. В настоящее время получает смесь Нутрилак 1 и прикорм. Вакцинация: БЦЖ, гепатит В (V1-3), АКДС V1, полиомиелит V1, ККП V1, проба Манту от 20.12.22 р.2. Перенесенные заболевания: острый бронхит, аскаридоз, энтеробиоз, норовирусная инфекция, железодефицитная анемия средней тяжести (стационарное лечение в ГОБУЗ Областная детская клиническая больница в апреле 2022 года), папиллома перианальной области (оперативное лечение в декабре 2022 года). Аллергические реакции: сиропные препараты, цитрусовые (проявления по типу дерматита). Эпидемиологический анамнез: контакт с матерью больной COVID-19; контакты с больными ВИЧ, гепатитом В, гепатитом С, туберкулезом не выявлены.
2.2. Анамнез заболевания
Ребенок болен с 24.01.2023 года, когда появилась субфебрильная лихорадка до 37,4°С, которая сохранялась в течение 3-х дней, затем температура тела нормализовалась. С 31.01.2023г. вновь отмечалось повышение температуры тела максимально до 38,6°С. Получал ибупрофен, дротаверина гидрохлорид до 4 р/д. На фоне приема препаратов температура снижалась незначительно, после чего в течение 1-2 часов поднималась до прежних цифр. 01.02.2023г. отмечено увеличение и цианотичность мошонки. С 02.02.2023г. – иктеричность кожных покровов, отказ от еды и питья. В тот же день родители обратились в Демянскую ЦРБ, ребёнок направлен на консультацию в ГОБУЗ Областная детская клиническая больница, г. Великого Новгорода. 03.02.2023г. осмотрен педиатром и хирургом приемного покоя ГОБУЗ ОДКБ. Хирургическая патология исключена. В общем анализе крови от 03.02.2023г. – нейтрофилёз 60%, лимфопения 34%, тромбоцитопения 73х109/л. В приемном покое получил литическую смесь внутримышечно в связи с высокой лихорадкой. От госпитализации родители письменно отказались. Было рекомендовано амбулаторное лечение: ибупрофен, амосин, мирамистин, туалет носа. С 04.02.2023г. отмечено потемнение мочи, обесцвечивание стула. 05.02.2023г. самостоятельно обратились в Старорусскую ЦРБ, ребёнок госпитализирован. 05.02.2023-07.02.2023 г. получал лечение с диагнозом: Инфекционный вирусный гепатит (?) Гипохромная анемия средней тяжести. Сепсис (?) Водянка левого яичка. При ультразвуковом исследовании (УЗИ) органов брюшной полости (ОБП) – признаки гепатомегалии, каликоэктазии почек, острого холецистита (?) На УЗИ мошонки признаки левостороннего эпидидимита, двустороннего гидроцеле, правосторонняя лимфаденопатия паховых лимфоузлов. В общем анализе крови от 07.02.2023 – панцитопения (эритропения 3,67х1012/л, гемоглобин 98 г/л, лейкопения 1,87х109/л, тромбоцитопения 55х109/л). В биохимическом анализе крови от 07.02.2023г. – выраженная гипопротеинемия – 46,9 г/л, гипербилирубинемия – 133 мкмоль/л за счет прямой фракции – 119,9 мкмоль/л, резкое повышение трансаминаз: аланинаминотрасфераза (АЛТ) 193 ед/л, аспартатаминотрансфераза АСТ) 288 ед/л, положительный С-реактивный белок (СРБ) – 38,68 г/л. По коагулограмме от 06.02.2023г. – признаки гипокоагуляции: протромбиновый индекс (ПТИ) 38,6%, международное нормализованное отношение (МНО) 2,22, активированное частичное тромбопластиновое время (АЧТВ) 32,8 с. Начато лечение: цефотаксим – 1 день, инфузионная терапия (раствор глюкозы 5%), антипиретики, преднизолон 15 мг 05.02.2023г., 30 мг – 06.02.2023г. Состояние без улучшения, в тяжелом состоянии госпитализирован в 3 педиатрическое отделение ГОБУЗ ОДКБ.
2.3. Объективно при поступлении
Общее состояние ребенка тяжёлое, тяжесть обусловлена синдромом интоксикации. Вялый, сонливый. В сознании. При осмотре просыпается, реагирует беспокойством. Аппетит резко снижен, воду пьет неохотно. Менингеальные симптомы отрицательные. Телосложение правильное, удовлетворительного питания. Физическое развитие среднее, гармоничное. Кожные покровы бледные, субиктеричные, сухие. Тургор тканей снижен. Подкожный жировой слой развит умеренно. Пастозность лица. Мошонка увеличена в размере, иктеричная. Болезненность и беспокойство при пальпации мышц рук и ног. Периферические лимфоузлы не увеличены. В ротоглотке без гиперемии, налётов нет, слизистые полости рта суховаты, губы сухие с трещинами, геморрагическими корочками. Носовое дыхание свободное. Кашля нет. Дыхание в легких жесткое, равномерно проводится во все отделы, хрипов нет. Перкуторный звук ясный, легочный. Частота дыхательных движений (ЧДД) 36 в мин. Насыщение крови кислородом (SatО2) 98%. Частота сердечных сокращений (ЧСС) 134 в мин, пульс ритмичный, пульсация на бедренных артериях удовлетворительная, симметричная. Тоны сердца приглушены, ритмичны. Шум короткий систолический у левого края грудины. Артериальное давление (АД) 90/58 мм рт. ст. Язык обложен белесоватым налётом, суховат. Живот умеренно вздут, мягкий, доступен глубокой пальпации. Печень выступает из-под края рёберной дуги на 6 см, край острый, плотный. Селезёнка по краю рёберной дуги. Стул светло-жёлтый кашицеобразный. Мочеиспускание сохранено, моча темного цвета, диурез 1,5 мл/кг/ч.
2.4. Лабораторно-инструментальные данные
В биохимическом анализе крови от 08.02.2023г.: гипопротеинемия 47 г/л, гипоальбуминемия 25,7 г/л, резко повышены АЛТ 187 ед/л, АСТ 321 ед/л, выраженная гипербилирубинемия за счет прямой фракции (билирубин общий 122,3 мкмоль/л, билирубин прямой 110,9 мкмоль/л), гипергликемия 6,0 ммоль/л, СРБ 48 мг/л, повышены триглицериды 2,7 ммоль/л, повышен холестерин 7,0 ммоль/л, резко снижен индекс атерогенности 32,3%, гипонатриемия 130 ммоль/л, гипокальциемия 1,07 ммоль/л, лактатдегидрогеназа (ЛДГ) резко повышена 1377 Ед/л (референсные значения <305,0), резко повышен ферритин > 2000 мкг/л (референсные значения 6,0- 67,0).
Коагулограмма от 08.02.2023 г.: Снижение ПТИ 61%, МНО 1,6, тромбиновое время (ТВ) в пределах нормы 20,6 сек, АЧТВ 32,2 сек, фибриноген 1,4 г/л, время свертывания крови (ВСК) 24 мин.
Анализ мочи от 07.02.2023 г. – уробилин +, желчный пигмент ++.
УЗИ ОБП от 07.02.2023 г.: Печень – правая доля 115 мм (105 мм), левая доля 63 мм (56 мм), структура однородная (структура неоднородная во всех сегментах печени определяются мелкие точечные и линейные гиперэхогенные сигналы, структурно изменены стенки протоков), эхогенность паренхимы диффузно повышена. Селезенка 106х36 мм (102х37мм). В остальном без динамики.
УЗИ органов мошонки 07.02.2023г. – признаки кист пахового канатика с обеих сторон (?)
Эхокардиокардиография (ЭхоКГ) от 08.02.2023г.: Камеры сердца не расширены. Выпота нет. Сократительная способность миокарда в норме. Септальных дефектов не найдено. Устье левой коронарной артерии – 2 мм, правой коронарной артерии – 2 мм.
2.5. Предварительный диагноз
Бактериальная инфекция неуточненной локализации. Вирусно-бактериальная инфекция с поражением печени, почек. Вирусный гепатит (?) Острая печеночная недостаточность. Гипокоагуляция. Панцитопения (лейкопения, тромбоцитопения, эритропения). Анемия лёгкой степени, гипохромная (ЦП 0.74). Водянка яичек.
2.6. Динамика заболевания
В ночь с 08.02.2023 г. на 09.02.2023 г. появилась мелкая пятнисто-папулезная сыпь на лице, затем она распространилась на туловище, конечности (см. рис.1). Мошонка увеличена в размере, напряженная, бурого цвета. В анализе крови от 80.09.2023г.- ретикулоциты 1 промилле, лейкопения 2,4х109/л, снижение гемоглобина 94 г/л, снижение гематокрита 27,6%, тромбоцитопения 45х109/л, нейтропения (сегментоядерные нейтрофилы 12%), лимфоцитоз 83%. В биохимическом анализе крови от 09.02.2023 г. – умеренная гипопротеинемия 59 г/л, гипоальбуминемия 28 г/л, сохраняется повышение АЛТ 191 ед/л, АСТ 323 ед/л, выраженная гипербилирубинемия за счет прямой фракции в динамике со снижением (билирубин общий 92,4 мкмоль/л, билирубин прямой 80,2 мкмоль/л).
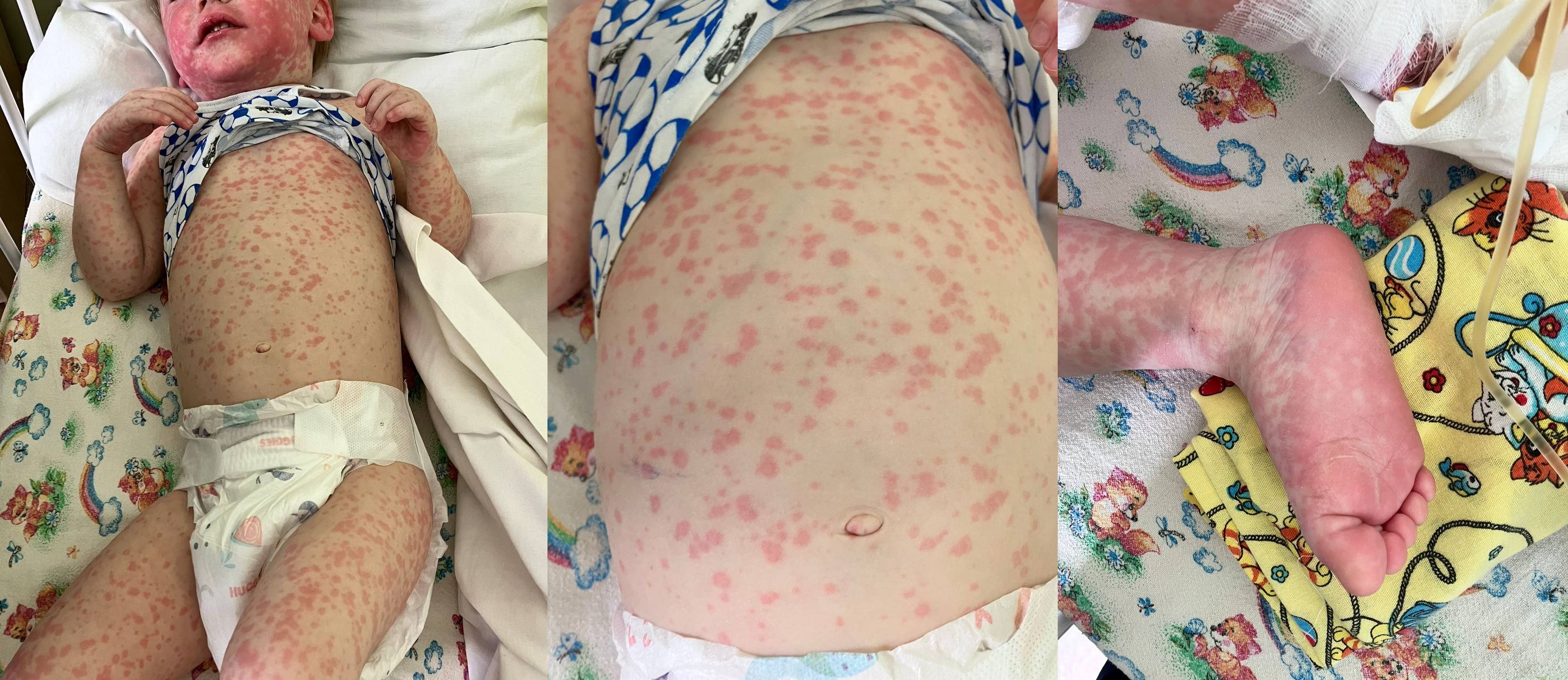
Рисунок 1 - Пятнисто-папулезная сыпь
Примечание: 09.02.2023 г.
10.02.2023 г. состояние ребенка тяжелое, небольшая положительная динамика: стал более активным, больше бодрствует, накануне вечером встал на ножки, появился аппетит, сосет адаптированную смесь по 150-200 мл в кормление. Не лихорадит. Кожные покровы бледные, по всему телу яркая обильная пятнисто-папулезная сыпь, местами сливная больше на лице и верхних конечностях, элементы сыпи отмечаются на ладонях и подошвах, зуда нет. Мошонка увеличена в размере, напряженная, бурого цвета, отмечается крупнопластинчатое шелушение по всей поверхности. Стул 1 раз оформленный. Диурез удовлетворительный до 5,1 мл/кг/ч.
С 12.02.2023 г. в связи с ухудшением состояния мальчик переведен в отделение анестезиологии и реанимации – в покое отмечаются эпизоды брадикардии до 50 ударов в минуту. Сыпь бледнее. Во сне ЧСС до 60-75 в минуту. АД 99/65 мм рт. ст. Тоны сердца ясные, ритмичные. Шум короткий у левого края грудины. ЧДД 28 в минуту. SatО2 97%. Показатели кислотно-основного состояния (КОС) компенсированы, электролитных нарушений нет, глюкоза крови 5,9 ммоль/л. В течение суток пациент наблюдался в отделении реанимации, далее 13.02.2023г. переведен в педиатрическое отделение. У ребенка сохраняется брадикардия до 60-65 ударов в минуту. Высыпания стали бледно-розовыми, сухость кожи сохраняется, температура тела в пределах нормы.
По состоянию на 14.02.2023 г. состояние ребенка тяжелое, сохраняется брадикардия 60-65 ударов в минуту во время сна. На подошвах и ладонях появилось мелко-пластинчатое шелушение. Губы суховатые, розовые, без корочек. Аппетит в динамике с улучшением, ребенок сосёт адаптированную смесь по 200 мл в кормление, ест каши, воду пьет охотнее. При осмотре ЧСС 116 ударов в минуту, АД 111/81 мм рт. ст. ЧДД 30 в минуту. Стул оформленный. Диурез достаточный. В общем анализе крови от 14.02.2023 г.: лейкоциты 8,7х109/л, гемоглобин 130 г/л, эритроциты 4,7х1012/л тромбоциты 155х109/л, моноцитоз 15,6%. В биохимическом анализе крови от 14.02.2023г. сохраняется повышение АЛТ 225 ед/л, АСТ 91 ед/л, гипербилирубинемия в динамике со снижением (билирубин общий 36,6 мкмоль/л), триглицериды резко повышены 3,7 ммоль/л, холестерин 14,3 ммоль/л, индекс атерогенности 19,4%, гипокальциемия 1,02 ммоль/л. Отмечено повышение уровня Д-димера до 2,75. ЭхоКГ от 14.02.2023 г.: Камеры сердца не расширены, конечный диастолический размер (КДР) левого желудочка 35 мм. Выпота нет. Сократительная способность миокарда в норме, фракция выброса (ФВ) 69%. Коронарные артерии не расширены: левая 2 мм, правая 1,5-2 мм. Заключение: без отрицательной динамики.
15.02.2023 г. состояние пациента тяжелое, на месте высыпаний появилась розово-бежевая пигментация, брадикардия во сне сохраняется до 60-70 ударов в минуту. При осмотре ЧСС 112 в минуту, АД 88/46 мм рт. ст. ЧДД 30 в минуту. Стул оформленный. Диурез достаточный. Суточный электрокардиографический мониторинг от 15.02.2023г.: за время наблюдения средняя ЧСС днем 120 ударов в минуту, ночью – 89, минимальная ЧСС во сне 62 удара в минуту, максимальная ЧСС при физической нагрузке 173 удара в минуту, вне физической нагрузки – 191. В течение мониторирования наблюдался синусовый ритм со средней частотой 108 в мин (от 64 до 185). Атриовентрикулярное проведение в норме. Зарегистрирована наджелудочковая эктопическая активность – одиночная экстрасистола, эпизоды миграции источника ритма по правому предсердию с ЧСС до 134 в минуту и общей длительностью 3 минуты 29 секунд. Зарегистрировано 2578 серий пауз, в т.ч. паузы неуточненного генеза с длительностью RR до 1,2 с. Интервал QT в пределах нормы.
16.02.2023 г. состояние тяжелое, брадикардия во сне сохраняется до 60-80 ударов в минуту. При бодрствовании ЧСС 118 в минуту, АД 102/67 мм. рт. ст. ЧДД 30 в минуту. Стул оформленный. Диурез достаточный.
17.02.2023 г. жалобы на одышку, редкий сухой кашель. Состояние тяжелое, температура тела 37,4 С. Кожные покровы бледно-розовые, сухие, по всему телу на месте прежних высыпаний пигментация бледно-розовая, крупнопластинчатое шелушение. Губы влажные, розовые. Брадикардия во сне до 80 ударов в минуту. При осмотре ЧСС 120 в минуту, АД 108/66 мм рт. ст. ЧДД 50 в минуту – тахипное. SpO2 98%. Стул оформленный накануне вечером, выраженный метеоризм. Диурез достаточный.
С 18.02.2023 г. по 25.02.2023 г. состояние остается тяжелым, отмечены жалобы на одышку, редкий сухой кашель. Температура тела в пределах 36,1-36,6С. При бодрствовании ЧСС 126-134 в минуту, АД 128/74 мм рт. ст. ЧДД 40-50 в минуту – тахипное. SpO2 98-99%.
С 27.02.2023 г. состояние тяжелое с улучшением, жалоб нет. При осмотре ЧСС 126 в минуту, АД 113/70 мм. рт. ст. ЧДД 36 в минуту. SpO2 98-99%. В динамике с нормализацией клинико-лабораторных исследований.
В ходе дообследования выставлен заключительный клинический диагноз: мультисистемный воспалительный синдром, связанный с COVID-19, тяжёлое течение. Острая печеночная недостаточность. Гипокоагуляция. Панцитопения (лейкопения, тромбоцитопения, эритропения). Анемия средней степени, гипохромная (ЦП 0.74). Кисты пахового канатика с обеих сторон. Хламидийная инфекция, вызванная Chlamydia trachomatis. Микоплазменная инфекция неуточненной локализации, вызванная Mycoplasma pneumonia.
Ребенку было назначено следующее лечение: Цефотаксим 100 мг/кг/сут в/в (08.02.2023-17.02.2023), инфузионная терапия из расчета 120 мл/кг/сут=1560 мл, из них per os 360 мл, парентерально глюкозо-солевые растворы 1200 мл + коррекция электролитных нарушений, интерферон альфа-2b 150 тыс. МЕ per rectum (08.02-2023-17.02-2023), с жаропонижающей целью парацетамол 100 мг per rectum. С учетом наличия у ребёнка острой печеночной недостаточности, сопровождающейся гипербилирубинемией, значительным повышением трансаминаз, печеночной энцефалопатии для улучшения активности ферментов клеток печени с целью детоксикации и снижения уровня аммиака назначен Гепа-мерц из расчета 0,5 г/кг/ сут (6,5г) внутривенно капельно. С учетом гипокоагуляции по данным коагулограммы, для стабилизации гемостаза, с учетом высокого риска развития кровотечений проведена трансфузия свежезамороженной плазмы из расчета 10 мл/кг (08.02.2023 г. и 10.02.2023 г.). В связи с нарастанием анемии, учитывая тяжесть состояния, для восстановления кислород-транспортной функции крови проведена трансфузия эритроцитарной массы по фенотипу из расчета 15мл/кг внутривенно капельно (09.02.2023 г.). Дицинон 10 мг/кг – 1,0 мл 2 раза в день внутривенно струйно (09.02-13.02.2023 г.). Урсодезоксихолевая кислота по 2,6 мл 1 однократно вечером через рот (10.02-01.03.2023г). Преднизолон из расчета 2 мг/кг/сут внутривенно медленно, 12.02.2023 г. в отделении анестезиологии и реанимации в связи с сохраняющейся брадикардией в покое доза преднизолона увеличена до 30 мг дважды в сутки (12.02-14.02.2023г.). С 14.02.2023 г. преднизолон продолжен из расчета 4 мг/кг/сут. 18.02.2023 г. преднизолон по 2 мг/кг/сут per os по 22.02.2023г., затем с медленной отменой. С 13.02.2023 г. начато лечение хламидийной инфекции в острой стадии – азитромицин из расчета в 1-й день 10 мг/кг/сут, со 2-го по 5-й день 5 мг/кг/сут до 17.02.2023 г., затем 24.02.2023 г., 03.03.2023 г. Инициирована противогрибковая терапия в связи с длительностью получения антибиотиков и кортикостероидов – флуканозол из расчета 6 мг/кг/сут внутривенно (15.02-17.02.2023 г.), затем с 17.02 по 01.03.2023 г. по 50 мг 1 раз в день. К терапии был добавлен калия и магния аспаргинат по ¼ таб 3 раза в день (17.02-21.02.2023 г.) и глюконат кальция по ½ таб 3 раза в день (16.02-17.02.2023 г.).
3. Заключение
Ребёнок был выписан из стационара с рекомендациями под наблюдение участкового педиатра по месту жительства 10.03.2023 г., через 32 дня с момента госпитализации в удовлетворительном состоянии с клиническим улучшением, значительной положительной лабораторной динамикой на фоне проводимой терапии.
Состояние при выписке: Температура тела в норме. Ребенок активный, контактный. Кожные покровы бледно-розовые, чистые, высыпания купированы. Тургор тканей удовлетворительный. В зеве без гиперемии, налетов нет, слизистые полости рта чистые, влажные. Носовое дыхание свободное. Периферические лимфатические узлы не увеличены. Аппетит удовлетворительный, питание усваивает, воду пьет хорошо. ЧСС 118 ударов в минуту, АД 105/69 мм рт. ст. Тоны сердца ясные, ритмичные, короткий систолический шум у левого края грудины. ЧДД 28 в минуту. Дыхание в легких пуэрильное, равномерно проводится во все отделы, хрипов нет. SatO2 99%. Язык чистый, влажный. Живот мягкий безболезненный, доступен глубокой пальпации. Печень выступает из-под края реберной дуги на 1 см. Селезенка по краю реберной дуги. Стул оформленный. Мочеиспускание не нарушено, мочится достаточно. Масса тела при выписке 14000 г. (+400 г. с даты поступления в стационар).
Возросшая распространенность мультисистемного воспалительного синдрома в период пандемии SARS-CoV-2 и сохраняющая тенденции этой патологии в настоящее время требует по-прежнему особой настороженности и продолжающихся исследований по этой теме для надлежащей профилактики и оптимального лечения этого состояния.
